Hengitysvaikeudet
Hengitysvaikeudet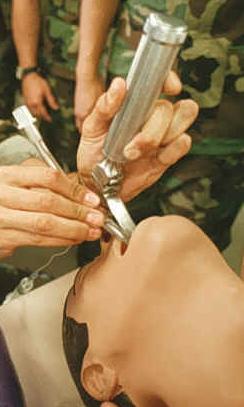 Orotrakeaalinen intubaatio (tässä esitetty mannekeenilla) on hoito hengitysvaikeuksiin.
Orotrakeaalinen intubaatio (tässä esitetty mannekeenilla) on hoito hengitysvaikeuksiin.
| Erikoisuus | Ensiapu, keuhkotekniikka ja elvytys. |
|---|
| CISP - 2 | R99 |
|---|---|
| ICD - 10 | J96.0 |
| SairaudetDB | 6623 |
| eMedicine | 167981 |
| eMedicine | med / 2011 |
| MeSH | D012131 |
| Oireet | Hengenahdistus , syanoosi . |
| Syyt | Keuhkosairaus , sydämen vajaatoiminta , akuutti hengitysvaikeusoireyhtymä , COPD- dekompensaatio . |
| Hoito | Happihoito ja syyn hoito. |
Hengitysvaikeus on hengitysvajaukseen äkillisesti esiintyviä ja ilmenevät hengenahdistus tärkeänä (hengenahdistus). Hengityselimiä voi enää varmistaa normaalin kaasun vaihtoa hapen ja hiilidioksidin . Se on lääketieteellinen hätätilanne, joka voi olla hengenvaarallinen potilaalle ja aiheuttaa noin kolmanneksen sairaalahoidoista tehohoitoyksiköissä.
Hengitysvaikeuksia on kahta päätyyppiä: hypokseminen , kun vain valtimoveren hapen osapaine laskee, ja hyperkapinen , kun hiilidioksidin osapaineen nousu lisätään .
Hengitysvaikeuksien diagnoosi on ennen kaikkea kliininen: tarvitaan vain vähän lisätutkimuksia, ja niitä hallitsevat veren happipitoisuuden mittaus kyllästysmittarilla , veren kaasujen tutkimus valtimonäytteellä ja rinta x -harmaa . Muut tutkimukset mahdollistavat kuitenkin etiologisen diagnoosin tarkentamisen ja epäonnistumisen aiheuttavan prosessin tunnistamisen.
Sekä aikuiset että lapset voivat kärsiä hengitysvaikeuksista. Aikuisilla keuhkoinfektiot , kroonisen keuhkoputkentulehduksen dekompensaatiot , akuutti hengitysvaikeusoireyhtymä (ARDS) ja sydämen vajaatoiminta ovat yleisimpiä syitä. Pienillä lapsilla keuhkoputkentulehdus ja bakteeri-infektiot ovat eniten mukana. Vastasyntyneillä pääasiassa mukana on ARDS ja mekoniumin inhalaatio .
Hengitysvaikeuksien hoito perustuu ensisijaisesti hengitettävän hapen lisäsyöttöön. Tämä voidaan saavuttaa ensiksi happilaseilla , korkean pitoisuuden naamarilla tai suurivirtaisella nenän happihoitojärjestelmällä . Jos tämä hoito on riittämätöntä, annetaan hengitysapua . Tämä voi olla ei-invasiivista nasolabiaalisen naamion avulla, joka tuottaa potilaalle paineilmaa, tai invasiivista henkitorven intubaation avulla . Viimeisenä keinona joissakin tapauksissa kehon ulkopuolinen membraanihapetus (ECMO) voidaan aloittaa. Hengitysvaikeuksien syytä hoidetaan rinnakkain.
Hoitoa seuraavat pääasiassa oireet, pulssioksimetri ja valtimoveren kaasuanalyysi.
Hengitysvaikeuksien ennuste on hyvin vaihteleva syystä riippuen. Yleinen kuolettavuus on noin 30%, ja korkeampi potilailla äärimmäisissä ikäisten elämää, joilla on merkittäviä samanaikaisia sairauksia , ja ne, joilla on suurempi alkuperäiseen vakavuutta. Eloonjääneillä potilailla keuhkojen toiminta on parantunut pitkään, mutta hengityselinten seuraukset ovat yleensä kohtalaisia. Elämänlaatu voi kuitenkin heikentyä useita vuosia.
Epidemiologia
Hengitysvaikeuksia esiintyy Länsi -Euroopassa 78–150 100 000 asukasta kohti.
Vuonna 2002 tehdyssä tutkimuksessa noin 1500 aikuispotilasta, jotka otettiin tehohoitoyksiköihin 16 maassa, todettiin, että 32% otettiin hengitysvaikeuksien vuoksi. Muista syistä otetuista potilaista 35%: lla oli hengitysvaikeuksia alkuperäisen patologian aikana.
Lasten osalta tämä on yleinen syy lasten tehohoitoon pääsyyn, ja se vaikuttaa jopa kahteen kolmasosaan potilaista. Eräässä brittiläisessä tutkimuksessa, joka koski syitä päästä lasten tehohoitoyksiköille, hengityselinten syyt koskivat 20% lapsista vuonna 1982, 19% vuonna 1995 ja 27% vuonna 2006.
Määritelmä ja patofysiologia
Kenraali
Akuutti hengitysvajaus ilmenee, kun hengityselimet eivät yhtäkkiä pysty toimittamaan hapen ja hiilidioksidin kaasunvaihtoa . Se määritellään yleensä valtimoveren liuenneiden kaasujen analyysillä . Valtimon hapen osapaine ( PaO 2 ) on pienempi kuin 60 mmHg (eli 8,0 kPa ) on raja-arvo, jota käytetään määrittelemään tila hypoksemia . Tämä näkyy väheneminen pulssioksimetria , perifeerisen happisaturaation (SpO 2 ) välillä 80 ja 94%.
Hengitysvaikeuksien tyypit
Erotamme yleensä:
- hypokseeminen hengitysvajaus , joka tunnetaan nimellä "tyyppi 1",
- hyperkapninen hengitysvajaus , joka tunnetaan nimellä "tyyppi 2".
- Jotkut lääkärit erottavat toisistaan myös akuutin hengitysvajeen, joka tunnetaan nimellä "tyyppi 3" (perioperatiivisessa yhteydessä) ja "tyyppi 4" (esiintyy hemodynaamisen sokin aikana ).
Hypokseminen hengitysvajaus
Hypoksemista hengitysvajausta voi esiintyä useissa olosuhteissa, mikä johtaa itse keuhkojen vajaatoimintaan: riittämätön ilmanvaihto / perfuusiosuhde, shuntti-ilmiön esiintyminen , heikentynyt alveolaarisen kapillaarin diffuusio tai alveolaarinen hypoventilaatio.
Hyperkapninen hengitysvajaus
Hyperkapninen hengitysvajaus ilmenee ilmanvaihtomekaniikan poikkeavuuksien aikana, mikä estää CO 2: n eliminoinnin . Hypoksemia on sitten liitettävä hyperkapnia, määritellään PaCO 2 on suurempi kuin 45 mmHg (eli 6,0 kPa ). CO 2: n kertyminen alentaa veren pH: ta; hengitysteiden asidoosi ratkaistu, kun se tulee vähemmän kuin 7,35 .
Lasten erityistapaus
Lapset, erityisesti nuoret, kärsivät hengitysvaikeuksista todennäköisemmin kuin aikuiset. Itse asiassa niiden hengitysteiden pienemmät osat lisäävät vastustuskykyä ilmavirralle ja helpottavat eritteiden tai turvotuksen aiheuttamaa keuhkoputkien tukkeutumista. Rintakehän alempi jäykkyys lisää myös ilmanvaihtoa. Kalvo ja lisähengityslihakset sisältävät myös vähemmän hitaita lihaskuituja kuin aikuiset, mikä helpottaa hengityksen uupumusta. Lopuksi, hyvin pienillä lapsilla on kehittymätön hermosto, joka altistaa heidät apneaan ja bradypneaan .
Kliiniset merkit
Hengitysvaikeuksien diagnoosi on ensisijaisesti kliininen, ja se voidaan määrittää suoraan potilaan sängyllä. Kliininen kuva yhdistää hyökkäyksen välittömät seuraukset hengityselimiin ja kehon toteuttamat korvaavat toimenpiteet.
Merkkejä taistelu hallitsevat lisääntyminen hengitystiheys ( polypnea ), joka voi liittyä tensing hengityslihakset.
Merkit vakavuudesta, joita kutsutaan myös konkurssin oireiksi, vaihtelevat elinten mukaan. Ne heijastavat hengitysvaikeuksien maailmanlaajuista vaikutusta ja osoittavat useimmiten hengitysavun tarpeen. Hengityselinten tasolla paradoksaalinen vatsan hengitys ja syanoosi ovat tärkeimmät merkit. Jälkimmäisestä saattaa puuttua merkittävä anemia , jos hemoglobiinitaso on alle 5 g · dl -1 . Neurologisesti hyperkapnia, jos sitä esiintyy, aiheuttaa asteriksia ja häiriöitä valppaudessa ja käyttäytymisessä (levottomuus tai kooma). Lopuksi verenkiertosuunnitelmassa akuutti cor pulmonale on oikea sydämen vajaatoiminta. Sen mukana on paradoksaalinen pulssi , ja voi liittyä sydän-vajaatoimintaa jopa shokki .
Kun hyperkapnia on läsnä, kuvaa voidaan täydentää runsaalla hikoilulla.
Potilailla, sekä aikuisilla että lapsilla, joilla on neuromuskulaaristen sairauksien kantajia, voi olla vain vähän kliinisiä oireita; näissä populaatioissa hengitysvaikeudet tulisi saada helposti esiin ja valtimokaasumittaus tulisi suorittaa. Iäkkäillä, vähemmän selkeät kliiniset oireet voivat johtaa diagnostiseen vaeltamiseen.
Lisätestit
Fysiologisten vakioiden mittaukset ( sydämen ja hengityksen tiheys , verenpaine , happisaturaatio ) täydentävät kliinistä tutkimusta ja mahdollistavat tilanteen vakavuuden nopean arvioinnin. Harvat lisätutkimukset ovat tarpeen hengitysvaikeuksien diagnoosin määrittämiseksi. Hätätilanteissa rinnan röntgenkuvat ja valtimoveren kaasutestaus ovat ainoat diagnoosin tekemiseen tarvittavat tutkimukset. Ensimmäisten suuntautumiselementtien mukaan muita tutkimuksia voitaisiin kuitenkin suorittaa hengitysvaikeuksien syiden määrittämiseksi. Niiden ei kuitenkaan pitäisi viivyttää hoidon aloittamista.
Tavallinen verikoe voi osoittaa syyn: hyperleukosytoosi bakteeri-infektion yhteydessä, CRP : n lisääntyminen tulehduksen yhteydessä, D-dimeerin lisääntyminen keuhkoembolian yhteydessä , BNP sydämen vajaatoiminnan yhteydessä.
Sydämen ultraäänitutkimusta ja keuhkopussin voi olla avuksi erottaa syitä hypoksemian hengitysvajaus. Tietokonetomografia (CT) rinnassa katsoa keuhkoembolia, fibroosi merkkejä tai määrittää useamman hienoksi vaurioita visualisoidaan Rintakehän röntgenkuvaus. Tarttuvassa tilanteessa (kuume tai märkivä ysköly) ysköksen analyysi sekä veriviljelmät voivat mahdollistaa vastuullisten bakteerien etsimisen. Flunssa on pyydetty järjestelmällisesti aikana epidemioita kuumeisen potilaan.
Bronkoskopia voi olla tarpeen, jos syynä hengitysvaikeuksia ei ole ilmeinen. Sen avulla voidaan ottaa näytteitä bakteriologisiin tarkoituksiin, mutta myös tutkia keuhkoputken morfologiaa suorittamalla tarvittaessa biopsioita ja suorittaa keuhkoputken alveolaarinen huuhtelu .
Diagnostinen menettely
Hengitysvaikeuksiin on monia syitä. Etiologinen diagnoosi perustuu kliiniseen tutkimukseen, jota täydentää rintakehän röntgenkuva ja valtimoiden kaasuanalyysi.
Ensimmäinen diagnostinen vaihe on tarkistaa ylähengitysteiden vapaus. Tämä diagnoosi on kliininen. Hengittämistä roskan on yleisin syy lapsilla ja vanhuksilla kärsii nielemishäiriöt, mutta mitään tauti ja ENT kurkunpään tai henkitorven ahtauma on todennäköisesti koskee. Kurkunpään kasvain , tiukka henkitorven ahtauma , epiglottitis tai angioedeema voivat siten olla mukana. Kun hengitystiet ovat vapaat, rintakehän röntgenkuvat ja auskultointi voivat diagnosoida keuhkopussin ja keuhkojen parenkyymin vaurioita . Keuhkopussitasolla mikä tahansa runsas effuusio ( pneumotorax tai nestefuusio ) aiheuttaa todennäköisesti hengitysvaivoja. Nulmonaarisella, lentotoiminnan atelektaasi on puuttuminen ilmanvaihdon enemmän tai vähemmän tärkeä alue, usein fyysisen esteen. Keuhkosairaudet , erityisesti bakteeri-, jotka vaikuttavat merkittävästi keuhkojen tilavuuden ovat yleinen syy hengitysvaikeusoireyhtymän, sekä keuhkopöhö, onko sydämen ( akuutti keuhkopöhö ) tai vaurio ( akuutti hengitysvaikeusoireyhtymä tai ARDS). Viimeksi mainitussa tapauksessa on tärkeää huomata, että keuhkokuume, onko bakteeri tai virus (esimerkiksi Covid-19 ), on todennäköisesti ARDS: n syy. Lopuksi interstitiaaliset keuhkosairauskohtaukset voivat olla syynä hengitysvaikeuksiin. Syöpäsairauden hoidossa oleville potilaille on tärkeää määrittää viimeisen kemoterapian ja tarvittaessa luuytimen siirron päivämäärä . Itse asiassa nämä hoidot johtavat todennäköisesti immunosuppressioon, ja silloin on etsittävä opportunistisia infektioita.
Kun röntgenkuvaus ja kliininen tutkimus eivät ole kovin hyödyllisiä, valtimokaasumittaus mahdollistaa diagnoosin suuntaamisen. Normaali capnia (CO 2 -paine ) ja pH osoittavat kohti keuhkoemboliaa tai vaikeaa akuuttia astmaa . Embolia etsitään rintakehän CT: llä; fyysinen tutkimus voi olla hyvin karkea, mutta se voi sisältää myös merkkejä oikean sydämen vajaatoiminnasta ja akuutista keuhkoputkesta, erityisesti massiivisen ja proksimaalisen embolian tapauksessa. Kun kaasumittaukset osoittavat hengitysteiden asidoosia, joka ilmenee kapnian ja bikarbonaattien lisääntymisenä, hengitysvaikeudet johtuvat yleensä kroonisen patologian dekompensaatiosta. Se on useimmiten kroonisen obstruktiivisen keuhkosairauden (COPD) paheneminen. Neuromuskulaarisia vaurioita, kuten myasthenia gravis tai Guillain-Barrén oireyhtymä, voivat olla mukana. Polio oli yhteinen asia käyttöönottoon saakka rokotteen; potilaiden keuhkotuuletus varmistettiin sitten akuutin vaiheen jälkeen teräskeuhkalla . Lopuksi, parietaalivaurio voi olla vastuussa myös hengitysvaikeuksista. Useiden kylkiluun murtumat voivat olla mukana, erityisesti potilailla, joiden perus- hengityksen tila on epävarma. Myopatiat , joko synnynnäinen tai hankittu, joskus myös mukana, rikkomisesta sisäänhengityksen lihaksia. Näiden kroonisten sairauksien tapauksessa on tarpeen etsiä dekompensaation aiheuttanut tekijä: keuhkoputkien superinfektio, keuhkoembolia, pneumopatia, rintaleikkaus tai vasemman sydämen vajaatoiminta voivat myös olla vastuussa hengitysvaikeuksista. Myrkytys opiaatteilla tai muilla aineilla, joilla on hengitystä alentava vaikutus, voi myös olla mukana.
Syyt
Hengitysvaikeuksia aiheuttaa keuhkojen surfaktantin puute (pinta -aktiivinen aine, jonka pinta -aktiiviset proteiinit eivät ainoastaan helpota hapen ja CO2: n vaihtoa, vaan suojaavat viruksia , kuten influenssa A: ta vastaan ). Tällä pinta -aktiivisen aineen puutteella voi olla useita syitä, jotka joskus pahenevat miehillä, koska keuhkojen pinta -aktiivisen aineen tuotanto liittyy hormonaaliseen järjestelmään ja sitä ohjaa pääasiassa X -kromosomi (ihmisillä on vain yksi). Esimerkiksi dihydrotestosteroni estää sitä uros- ja naissikiössä. Päinvastoin, antiandrogeeni (esim. Flutamidi ) tukahduttaa seksuaalisen dimorfismin pinta-aktiivisten aineiden tuotannossa.
Aikuisilla
Hyvin heterogeenisten tutkimusten vuoksi aikuisilla ei ole tietoa erilaisten hengitysvaikeuksien syiden maailmanlaajuisesta jakautumisesta.
Vuonna 1995 tehdyssä saksalaista kohorttia koskevassa tutkimuksessa todettiin keuhkoinfektiot (15%, mukaan lukien aspiraatiokeuhkokuume ) yleisintä etiologiaa, jota seurasivat sydänsairaudet, joihin liittyi kardiogeeninen sokki (13%) ja vasemman sydämen vajaatoiminta (7, 6%).
Vuonna 1999 tutkitussa pohjoismaisessa kohortissa havaittiin keuhkoinfektiot (23%) ensisijaisena syynä, mitä seurasi atelektaasi (15%) ja kroonisen obstruktiivisen keuhkosairauden dekompensoinnit (13%), sitten vasemman sydämen vajaatoiminta (9%); kardiogeeninen sokki esiintyy vain 5 prosentissa tapauksista.
Analyysi Brasilian kohortti 2011 suorittaa lääketieteellistä ja kirurgista yksiköitä löytyi, johtava lääketieteellinen syy hengitysvaikeusoireyhtymä, akuutti hengitysvaikeusoireyhtymä (ARDS) (10%), jota seurasi keuhkokuume (8%).), Ei- keuhkosepsis (7%), sydämen vajaatoiminta (6%) ja rintatrauma (6%). Suurimmalla osalla potilaista (38%) oli kuitenkin kehittynyt akuutti hengitysvajaus välittömästi leikkauksen jälkeen.
Yhteisön hankkimasta bakteeri-keuhkokuumeesta johtuu sairaalahoito vain 20 prosentissa tapauksista; joista vain 10% ilmenee hengitysvaikeuksia. Mutta immuunipuutteisilla potilailla hengitysvaikeudet ovat ensimmäinen syy sairaalahoitoon teho- ja tehohoidossa, pääasiassa keuhkoinfektioiden vuoksi; se voi olla sekä klassista yhteisöperäistä keuhkokuumetta että opportunistisia infektioita , erityisesti sieni -infektioita. Harvemmin se voi olla sivuvaikutus joidenkin syöpähoitojen, erityisesti kemoterapiaa ja tietyt hoitomuotoja kehitettäessä voi olla vastuussa yliherkkyyskeuhkokuume kuin interstitiaalipneumoniitin . Aktiivista syöpää sairastavilla potilailla bakteeripneumoniitti on kuitenkin yleisin syy (47%), jota seuraa opportunistiset infektiot (31%) ja 22% tapauksista ei-tartuntavaikutukset.
ARDS koskee 1,7–19,5% kaikista aikuisten tehohoitoyksiköihin otetuista potilaista, ja useimmiten luvut ovat noin 7%.
In interstitiaalinen keuhkosairaus , kuten idiopaattinen keuhkofibroosi , hengitysvaikeudet, voivat esiintyä kaksi tapausta. Jo diagnosoiduilla potilailla akuutti paheneminen vastaa hengitystilan ja kuvantamisessa havaittujen leesioiden huononemista alle kuukauden ajan ilman siihen liittyvää keuhkosairautta. Hengitysvaikeudet voivat kuitenkin olla tapa löytää interstitiaalinen sairaus, erityisesti idiopaattisen keuhkofibroosin, konnektiivin ja verisuonitulehduksen yhteydessä, johon liittyy keuhkosairaus, ja lääkkeen aiheuttaman fibroosin.
Lapsilla
Vastasyntyneiden ( yleensä keskosena syntyneiden ) hengitysvaikeuksien johtava syy on keuhkojen pinta-aktiivisten aineiden puute . Tämä ahdistus voidaan estää synnytystä edeltävällä kortikosteroidihoidolla (joka on kuitenkin tehokkaampaa tytöillä kuin pojilla); tämä ero sikiön keuhkojen pinta-aktiivisten aineiden tuotannossa sukupuolen mukaan havaitaan myös eläinmallissa , johon etukäteen vaikuttaa androgeenireseptori (AR).
Tämä hoito vähensi merkittävästi hyaliinikalvotaudin määrää ja osaltaan pienensi lapsikuolleisuutta (pienempi ennenaikaisten vauvojen sairastuvuus ja kuolleisuus).
Lähiaikoilla vastasyntyneillä yleisin hengitysvajauksen syy on ARDS 43%: lla potilaista, jota seuraa mekoniumin (9,7%) ja keuhkokuumeen tai sepsiksen ( 8,3 %) hengittäminen . Ohimenevä takypnea vastasyntyneen osallistuu 4%: ssa tapauksista, mutta erityisen yleistä syntyneillä lapsilla keisarinleikkauksella, vaikka Täysiaikaisistakin. Koska sikiön kulkua supistuneessa synnytyskanavassa ei ole, keuhkoja ei itse asiassa huuhdella niiden sisältämästä sikiön keuhkonesteestä.
Harvemmin jotkut synnynnäiset sydänsairaudet voivat myös aiheuttaa hengitysvaikeuksia.
Pienillä lapsilla keuhkoputkentulehdus aiheuttaa 26,7% hengitysvaikeuksista ja bakteeri -keuhkokuume 15,8%. Keuhkopöhöt aiheuttavat noin 10% tapauksista, ja ARDS aiheuttaa hieman yli puolet näistä.
Astma lapsi on vähemmän vastuussa hengitysvaikeuksia johtuen uusien DMARDit.
Tuettu
Tämä on lääketieteellinen hätätilanne . Hengitysvaikeudet edellyttävät sairaalahoitoa lääketieteellisen kuljetuksen kanssa. Potilaan tilasta riippuen tehohoitoon voidaan päästä suoraan. Potilas on asetettava lepotilaan puoliksi istuimeen, jos mahdollista. Suonensisäinen infuusio asetetaan.
Jos vieraaa kehoa hengitetään sisään ja jos potilas on tukehtunut tai hänellä ei ole tehokasta yskää, Heimlich -liike on suoritettava kiireellisesti.
Happihoito
Hengitysvaikeuksien välttämättömyyden vuoksi hoito aloitetaan sairaalaa edeltävässä vaiheessa. Varmistamisen jälkeen vapautta ylähengitysteiden, ensimmäinen ensiapuna on happihoitoa . Tämä voidaan tehdä useilla tavoilla vakavuudesta riippuen: lasit, korkean pitoisuuden kasvonaamio, korkea nenän virtausjärjestelmä.
Suuren pitoisuuden peittävän happihoidon tärkein rajoittava tekijä on hapen virtaus. Jos tämä voi saavuttaa 15 l / min , sen kliinistä tehokkuutta rajoittavat kuitenkin ventilaatiovirrat, jotka potilas pystyy mobilisoimaan. Itse asiassa, kun sisäänhengityksen huippunopeus on suurempi kuin syötetty hapen virtausnopeus, sisäänhengitetyn ilman tilavuutta täydentää huoneen ilma.
Korkea virtaus nenän happihoidon järjestelmiä , jopa 60 l / min , voittaa tämän erityistä rajoitusta antamalla potilaan hengittää vain toimitetun kaasun seos. Niitä täydentää ilmankostutin ja lämmitin, jotka mahdollistavat paremman siedettävyyden toimitetulle kaasulle. Potilaat sietävät myös heidän nenäkanyyliään paremmin kuin korkean pitoisuuden kasvonaamarit. Näitä järjestelmiä käytettiin ensin lastenlääketieteessä, mutta nyt ne laajennetaan aikuisille. Varattu potilaille, joilla on riittävä spontaani ventilaatiotoiminta, he voivat estää siirtymisen aitoon hengitysapuun. Aikuisilla tehtyjen tutkimusten lukuisat harhat eivät kuitenkaan mahdollista hoidon tehokkuuden arviointia verrattuna tavanomaiseen happihoitoon.
Tuuletusapu
Hengitysapu on tarpeen, kun hengitysvaikeuksien vakavuus on hengenvaarallinen ja havaitaan yksi tai useampi epäonnistumisen merkki. Se voi myös olla alkoi gasometrisillä kriteerien hypoxemia resistenttejä happihoidon tai hengityselinten asidoosi aiheuttaman lisätty hyperkapnia .
Tuuletusapua voidaan tarjota kahdella tavalla: ei-invasiivinen ilmanvaihto ja henkitorven intubaatio. Ei-invasiivinen ilmanvaihto voidaan tehdä päivystyshuoneessa tai tehohoitoyksikössä. Invasiivinen ilmanvaihto intubaation jälkeen suoritetaan tehohoitoyksikössä.
Ei-invasiivinen ilmanvaihtoNoninvasiivinen ilmanvaihto (NIV) on kaikki koneellinen ilmanvaihto menetelmiä, jotka eivät käytä ensimmäistä endotrakeaaliseen jossa nasobuccal maski tuo ilmaa ylipaineessa. Lievittämällä rintalihasten työmäärää se estää hengityksen uupumuksen. Sen tuottama positiivinen uloshengityspaine sallii myös keuhkojen alveolien rekrytoinnin.
NIV on varattu yhteistyöpotilaiden yksittäisille hengitysvajauksille, ja se on aloitettava aikaisin odottamatta asidoosin puhkeamista. Se on vasta -aiheinen potilaille, joilla on kasvojen tai ylempien hengitysteiden trauma , vakava aivovamma ja hemodynaaminen epävakaus .
NIV-tekniikoiden suurin etu on välttää intubaation komplikaatioita ja auttaa palauttamaan fysiologinen ventilaatiomekaniikka. Henkitorven intubaation tarpeen määrittämä vikaantumisaste on pieni. NIV -hoidon onnistumista mitataan hengitystiheyden vähenemisellä, sisäänhengitetyn ilman määrän lisääntymisellä, valppauden parantamisella, lisähengityslihasten vähäisellä käytöllä ja kaasun mittauksella korjaushypoksemialla ja hyperkapnia.
NIV-tekniikoiden kehitys 1990-luvulta lähtien on siten mahdollistanut intubaatioiden määrän vähentämisen. ARDS: ssä NIV: n käyttö välttää noin 50% intubaatioista. NIV: tä suositellaan ensimmäisenä hoitona keuhkoahtaumataudin dekompensaatioihin, jolloin se vähentää intubaatioiden määrää 65% ja vähentää kuolleisuutta 46%. Akuutissa keuhkopöhössä NIV vähentää sairaalassa tapahtuvan kuolleisuuden suhteellista riskiä, intubaatioastetta ja oleskelun kestoa. Siitä on myös suurta hyötyä rintakehän tylsän trauman hoidossa, mikä vähentää merkittävästi kuolleisuutta (3% vs. 22%). Neuromuskulaaristen patologioiden osalta käytetään usein NIV: tä, mutta satunnaistettujen tutkimusten puute rajoittaa suositusten mahdollisuutta. Sen käyttö astmassa on kiistanalainen, ja sitä ei suositella käytettäväksi ensilinjan hoitona interstitiaalisissa keuhkosairauksissa, koska potilaat pahenevat usein nopeasti. NIV: llä on kuitenkin leikkauksen jälkeinen ehkäisevä toiminto supra-mesokolisen vatsan leikkauksen jälkeen, jolloin se mahdollistaa intubaatioiden määrän vähentämisen. Sen ennaltaehkäisevä käyttö rintakirurgiassa on vähän osoitettu.
Käyttö kevyen sedaation parantamiseksi toleranssi NIV, erityisesti vastasyntyneen on herkkä, koska hengitystä lamaava luonnetta huumeita käytetään. Rauhoittamisen tarpeen puuttumista, toisin kuin intubaatiota, pidetään myös yhtenä tekniikan eduista. Kun käytetään kevyttä sedaatiota, seurannan tulisi olla tiheämpää. NIV: n epäonnistumisen riskitekijöitä on tunnistettu: asynkronia potilaan ja koneen välillä, klaustrofobia, hengitystä lamaavien lääkkeiden läsnäolo ja tavanomainen hoitoryhmien puute.
Kun ei-invasiivinen ilmanvaihto ei ole mahdollista tai se ei paranna potilasta, henkitorven intubaatio on tarpeen. NIV: n uudelleenarvioinnin on oltava varhaista, 30 minuutista 2 tuntiin sen aloittamisen jälkeen, jotta tarpeettomaksi tullut intubaatio ei viivästyisi.
Invasiivinen ilmanvaihtoInvasiivinen ilmanvaihto yhdistää henkitorven intubaation ja trakeostomian , kaksi tekniikkaa, joiden tarkoituksena on tuoda kaasuseos suoraan potilaan henkitorveen. Potilas, jolla on heikentynyt valppaus tai muu NIV-vasta-aihe, voi hyötyä intubaatiosta hoidon aikana. Lisäksi, jos ylemmät hengitystiet tukkeutuvat, kuten kurkunpään tai henkitorven ahtauma , invasiivinen ilmanvaihto poistaa esteen potilaan tehokkaasta tuuletuksesta. Erityisesti interstitiaalisten patologioiden yhteydessä, joiden vaurioita pidetään peruuttamattomina, invasiivisen ilmanvaihdon tarve liittyy taudin vakavuuteen niin, että jotkut suosittelevat vain potilaiden intubaatiota, jotka voivat hyötyä keuhkosiirrosta. Näillä potilailla on suositeltavaa välttää mahdollisesti kohtuutonta invasiivista ventilaatiota mahdollisimman paljon.
Voidaan käyttää erilaisia mekaanisen ilmanvaihdon muotoja riippuen siitä, onko sedaatio läsnä vai ei, mutta myös taustalla olevan sairauden mukaan. Kaksi pääkäyttötilaa ovat ohjattu ilmanvaihto ja avustettu ilmanvaihto. Hengitysavustuksessa potilaan spontaani inspiraatio laukaisee koneen syklin. Taajuuskynnys on yleensä asetettu: kun potilas hengittää pitkään, kone aloittaa syklin. Päinvastoin, hengityksensuojain tuottaa hallitussa tuuletuksessa kiinteän tilavuuden tai paineen määrätyllä taajuudella; tämä vaatii potilaan sedaatiota , jotta vältetään kamppailu hengityslaitteen kanssa . Tässä tapauksessa sedaatio on lopetettava määräajoin, jotta voidaan arvioida potilaan kyky tuulettua spontaanisti. Atelektaasin sattuessa suositellaan joskus keuhkojen värväystoimenpiteitä, jotka koostuvat paineen noususta pitkällä aikavälillä (vähäisellä todistusaineistolla), tai niitä pidetään jopa ennaltaehkäisevinä toimenpiteinä.
Jos intubaatio on pitkittynyt, voidaan suorittaa trakeostomia. Noin 12% hengitysvaikeuksista kärsivistä potilaista tarvitsee trakeostomian. Mediaaniaika, jonka aikana trakeostomia jätetään paikalleen, on kuusi päivää.
Endotrakeaalinen ilmanvaihto auttaa suojaamaan hengitysteitä syljen tai mahanesteen hengittämiseltä. Keuhkoputken eritteiden tavoittelu on myös helpompaa.
Invasiivisen luonteensa vuoksi sekä intubaatio että trakeostomia voivat olla komplikaatioiden lähteitä, erityisesti mekaanisessa tuuletuksessa hankittu keuhkokuume . Nämä ovat yleisimpiä sairaalainfektioita tehohoidossa.
7–28 % keuhkoputkentulehdusta sairastavista lapsista vaatii intubaatiota. Lapsuuden astman hoidossa 5 - 17% vakavista akuuteista astmakohtauksista vaatii intubaatiota.
Kehon ulkopuolinen kalvohapetus (ECMO)
Jos hengitysapu ei kaikesta huolimatta takaa oikeaa hapetusta ja dekarboksylaatiota, kehon ulkopuolinen kalvohapetus (ECMO) voidaan aloittaa tehohoito-ympäristössä. ECMO-piiri koostuu kanyyleistä potilaan veren tyhjentämiseksi ja sitten palauttamiseksi, pumppu ja kalvo, joka mahdollistaa kaasunvaihdon. Hengityselinten vajaatoiminnassa käytetään edullisesti ns. Laskimo-laskimo ECMO: ta. Sitten veri valutetaan vena cavasta tai sydämen oikeasta atriumista ja syötetään takaisin oikeaan atriumiin hapetuksen ja dekarboksyloinnin jälkeen. Kaksi erilaista kanyyliä voidaan sijoittaa, mutta on olemassa myös kaksivirtauskanyyliä, joiden avulla veri voidaan kerätä oikean atriumin sisäänkäynnistä ja pistää uudelleen trikuspidaalisen venttiilin lähelle . Sitten se sekoittuu verenkiertoon, jota ei ole integroitu pumpun piiriin.
Jotkut järjestelmät sallivat vain dekarboksylointi voidaan suorittaa vaihto CO 2 kalvon läpi on helpompaa kuin happi. Tätä käytetään erityisesti keuhkoahtaumataudin ja vaikean astman dekompensaatioissa, joissa hyperkapnia voi olla suurempi ja haitallisempi kuin hypoksemia. Poikkeuksellisemmin ECMO: ta voidaan käyttää keuhkonsiirron odottamiseen tapauksissa, joissa tämä on osoitettu.
Lapsilla ECMO: n käytöstä pediatrisissa populaatioissa keskustellaan tietyissä käyttöaiheissa, erityisesti ARDS: ssä, jos se ei näytä parantavan eloonjäämistä. Toisaalta vastasyntyneillä sen käyttöä suositellaan edelleen.
ECMO: n käytön kesto on yleensä alle 28 päivää (84-88% potilaista), mediaanikesto on seitsemän - kahdeksan päivää. Interstitiaaliset hengityselinten patologiat vaativat yleensä pidempää apua. Yleisin syy ECMO: n peruuttamiseen on hengitystoiminnan palautuminen 54%: lla potilaista. Komplikaatioiden esiintyminen voi kuitenkin vaatia ECMO-hoidon lopettamisen.
Vaikka neurologisia komplikaatioita esiintyy laskimo- ja laskimo ECMO: ssa harvemmin kuin muissa verenkiertoapumuotoissa, ne vaikuttavat silti 8,5%: iin aikuispotilaista ja jopa 20%: iin vastasyntyneistä. Näitä neurologisia komplikaatioita hallitsevat kallonsisäiset verenvuodot (42%), aivohalvaus (20%) ja aivokuolema (23,5%). Itse asiassa veren hyytymisen estämiseksi ECMO -piirissä tarvitaan antikoagulaatiota parantavalla annoksella. Näin voi esiintyä sekä tromboottisia että verenvuotokomplikaatioita.
Niiden potilaiden kokonaiseloonjäämisaste, jotka tarvitsivat ECMO: ta hengitysvajaukseen, on tutkimusten mukaan hyvin heterogeeninen. Aikuisilla se on 32-90%. Vastasyntyneillä eloonjääminen on 18-50%, kun taas lapsilla se on 22-66%.
Tuuletus vieroitus
Kun akuutti episodi on ohi, hengitystuki on poistettava mahdollisimman pian.
Kun potilas intuboidaan, tämä hengitysvaiheen vieroitusvaihe voi olla monimutkainen. Joskus voidaan suorittaa trakeostomia; vähentämällä hengitystyötä, se helpottaa potilasta. Ei ole suositusta siitä, kuinka kauan trakeostomia asetetaan; analyysi on tehtävä tapauskohtaisesti.
Ennen invasiivisen ilmanvaihdon poistamista suoritetaan yksi tai useampi peruutustesti. Mekaaninen apu vähennetään sitten minimiin ja potilaan spontaania tuuletusta seurataan. Kaasun mittausta, hemodynaamista vakautta ja potilaan mukavuutta seurataan myös. Jos vieroituskoe epäonnistuu, hengitystukea tulisi jatkaa vähintään 24 tunnin ajan.
Kun vieroituskoe on onnistunut, on suoritettava useita vaiheita ennen ekstubaatiota. Potilaan pitäisi pystyä yskimään tehokkaasti yksinään, olemaan hyvin hereillä ja hänellä on vain vähän keuhkoputkien eritystä.
Ekstruboinnin jälkeen NIV: n tuki voidaan suorittaa. Tämä auttaa vähentämään intubaation riskiä. Tämä sopii erityisesti potilaille, joilla on ekstubaation vajaatoiminnan riskitekijöitä, kuten hyperkapnia, sydämen vajaatoiminta ja tehoton yskä, ja sitä suositellaan jopa keuhkoahtaumatautipotilaille. NIV lopetetaan sitten, kun hengitysvajeesta ei ole enää kliinisiä tai kaasumetrisiä merkkejä.
On myös mahdollista käyttää korkean virtauksen nenän happihoitoa NIV: n sijasta ekstruboinnin jälkeen, erityisesti lapsilla ja keskosilla.
Muut hoidot
Hengitysvaikeuden syystä riippuen otetaan käyttöön muita tarkempia hoitoja: antibioottihoito bakteeripneumoniitille, kortikosteroidihoito jne. Runsas pleuraefuusio on tyhjennettävä . Keuhkoembolia vaatii antikoagulaatiota ja joskus fibrinolyysiä . Vaikeaa akuuttia astmaa hoidetaan keuhkoputkia laajentavilla aineilla . Potilaat, joilla on rintatrauma, hyötyvät myös epiduraalisesta analgesiasta . Myasthenia graviksen dekompensoinnissa plasmapereesi tai hoito immunoglobuliineilla on välttämätöntä. Jos aliravitsemusta havaitaan, siitä on huolehdittava tavalliseen tapaan.
Hengitysvalmennusta päivittäin on tärkeä osa johdon. Tietoisilla potilailla se helpottaa keuhkoputkien tyhjennystä ja parantaa hengityskapasiteettia vähentämällä atelektaasia. Yleisemmällä tasolla fysioterapia mahdollistaa myös taistelun tehohoidon neuropatiaa , itsenäisyyden menettämistä ja dekubituksen komplikaatioita, kuten makuupussoja, vastaan .
Yleensä harjoitellaan tuolissa seisomista ja nostamista (tai ainakin sängyn pään nostamista invasiivista ilmanvaihtoa saavilla potilailla).
Seuranta ja seuranta
Pulssioksimetria on 1980-luvulta lähtien mahdollistanut perifeerisen happisaturaation ei-invasiivisen valvonnan. Sen luotettavuus heikkenee kuitenkin huonossa kudoksen perfuusiossa (esimerkiksi verenkiertotaudin aikana), verisuonia supistavien hoitojen, kuten noradrenaliinin , tai jopa hypotermian yhteydessä . Hengitysapua koskevat terapeuttiset päätökset on siksi tehtävä PaO 2: n , pH: n ja PaCO 2 : n suorasta mittaamisesta suorittamalla valtimokaasumittaus, joka on edelleen vertailututkimus. Vaikka kapillaariveriä voidaan käyttää näiden arvojen arvioimiseen, perifeerisen laskimoveren näytteet eivät sovellu näihin mittauksiin.
P / F-suhde lasketaan jakamalla PaO 2 , jonka osa happi on sisäänhengitetyn ilman. Sen avulla voidaan seurata vaurioittuneiden keuhkoödeemojen, erityisesti ARDS: n , kehitystä .
Hengitysavun, erityisesti intubaation, tapauksessa on mahdollista seurata kapniota epäsuorasti kapnografian avulla . Tämä on uloshengitettyjen kaasujen analyysi, jonka avulla on mahdollista kvantifioida vanhentunut CO 2 .
Päivittäisestä rintakehän seurannasta keskustellaan potilaalla mekaanisessa tuuletuksessa, koska makaamisen aikana otettujen kuvien laatu on heikko. On kuitenkin välttämätöntä ottaa röntgenkuva intubointikoettimen tai keskuslaskimon katetrin asettamisen jälkeen sen sijainnin varmistamiseksi, ja se säilyttää puhdistustutkimuksen arvon seurannan aikana.
Ennuste
Kuolleisuus
Akuutin hengitysvajauksen ennuste riippuu suuresti syystä ja alkuperäisestä vakavuudesta.
Hengitysvaikeuksissa olevien aikuisten kokonaiskuolleisuus on 31%. Huonon ennusteen yleisiä tekijöitä ovat merkittävät samanaikaiset sairaudet ja aliravitsemus. Interstitiaalisten keuhkosairauksien ennuste on erittäin huono, ja sairaalan sisäinen kuolleisuus on 50%, joka voi nousta 96%: iin, ja elinajanodote on harvoin yli kuusi kuukautta. Sairaalasta poistuvista potilaista 42% kuolee vuoden sisällä. ARDS-potilaiden kuolleisuus on 35-45%.
Lasten yleinen kuolleisuus vaihtelee suuresti sarjasta riippuen ja vaihtelee välillä 24 - 34%. Vuonna 2012 keuhkoinfektiot aiheuttivat 2 prosenttia alle viiden vuoden ikäisten lasten kuolleisuudesta Yhdysvalloissa, kun vastaava luku maailmassa oli 18 prosenttia. Lasten, joilla oli vaurioitunut keuhkoödeema, kokonaiskuolleisuus on kuitenkin korkeampi, lähellä aikuisten (27%). Huonon ennusteen tekijät ovat äärimmäiset ikäajat ja samanaikaiset sairaudet, erityisesti krooniset hengitystiesairaudet ja immunosuppressio. Esimerkiksi kuolleisuus voi nousta 90 prosenttiin nuorilla leukemiapotilailla.
Pediatrisissa potilaissa ECMO-hoitoa tarvitsevien potilaiden kokonaiselossaoloaika on 57%, suurilla vaihteluilla hengitysvaikeuden syystä riippuen: hinkuyskäpotilaat elävät vain 39 prosentissa tapauksista verrattuna 83 prosenttiin potilaista.
Jatkoa
Potilailla, aikuisilla tai lapsilla, jotka ovat kokeneet hengitysvaikeuksia, on suurempi riski sairastua krooniseen keuhkosairauteen, joko obstruktiiviseen (kuten astma , keuhkoahtaumatauti , keuhkoemfyseema ) tai rajoittavaan .
Keuhkotoiminnan palautuminen on hidasta, jopa vuoden kuluttua sairaalasta. Alun perin havaittu vahinko voi koostua obstruktiivisesta, rajoittavasta tai sekoitetusta oireyhtymästä, joko alveolaarisen kapillaarin diffuusion vähenemisellä tai ilman sitä. Se on useimmiten kohtalainen, ja harvat potilaat valittavat hengenahdistuksesta.
Ravitsemuksellisesti potilaat menettivät keskimäärin 18% ruumiinpainostaan, kun heidät poistettiin jatkuvasta seurantayksiköstä , mutta 71% palautti terveen painonsa vuoden kuluessa. Jos elämänlaatu heikkenee sairaalahoidon päättyessä, se pyrkii parantumaan seuraavan vuoden aikana. Viisi vuotta ARDS: n jälkeen aikuisilla potilailla on keuhkojen vajaatoiminta. Niillä on kuitenkin edelleen liikunnan rajoituksia ja heikentynyt elämänlaatu.
Lapsilla ei ole tietoja pitkäaikaisista kognitiivisista seurauksista.
Viitteet
- Klaus Lewandowski , " Osuudet akuutin hengitysvajauksen epidemiologiassa ", Critical Care , voi. 7, n o 4,2003, s. 288–290 ( ISSN 1364-8535 , PMID 12930552 , luettu verkossa , käytetty 27. joulukuuta 2019 ).
- (en) FINNALI-tutkimusryhmä , Rita Linko , Marjatta Okkonen ja Ville Pettilä , ” Akuutti hengitysvajaus tehohoitoyksiköissä. FINNALI: prospektiivinen kohorttitutkimus ” , Intensive Care Medicine , voi. 35, n ° 8,elokuu 2009, s. 1352–1361 ( ISSN 0342-4642 ja 1432-1238 , DOI 10.1007 / s00134-009-1519-z , luettavissa verkossa , käytetty 20. tammikuuta 2020 ).
- (en) Jean-Louis Vincent , Serdar Akça , Arnaldo de Mendonça ja Philip Haji-Michael , ” The Epidemiology of Acute Respiratory Failure in Critically Ill Potilaat ” , Chest , voi. 121, n ° 5,Toukokuu 2002, s. 1602–1609 ( DOI 10.1378 / chest.121.5.1602 , lue verkossa , käytetty 19. joulukuuta 2019 ).
- Schneider et ai 2012 ..
- (en) Poongundran Namachivayam , Frank Shann , Lara Shekerdemian ja Anna Taylor , " Kolme vuosikymmentä lasten tehohoitoa: Kuka otettiin vastaan, mitä tehohoidossa tapahtui ja mitä tapahtui sen jälkeen *: " , Pediatric Critical Care Medicine , lento. 11, n o 5,syyskuuta 2010, s. 549–555 ( ISSN 1529-7535 , DOI 10.1097 / PCC.0b013e3181ce7427 , luettu verkossa , käytetty 13. tammikuuta 2020 ).
- College of Pulmonology Teachers, " Adult respirative distress " (käytetty 9. helmikuuta 2020 ) .
- Roussos et al 2003 .
- Michael E.Hanley ja Roger C.Bone , ” Akuutti hengitysvajaus ”, jatko -lääketiede , voi. 79, n o 1,1 st päivänä tammikuuta 1986, s. 166–176 ( ISSN 0032-5481 , DOI 10.1080 / 00325481.1986.11699244 , luettu verkossa , käytetty 14. tammikuuta 2020 ).
- Friedman ym. 2018 .
- Rajnish K. Gupta ja David A. Ewards, ” Opiaatteista johtuvan hengityslaman seuranta ” , Anesthesia Patient Safety Foundation ,kesäkuu 2018(käytetty 7. tammikuuta 2020 ) .
- Markou et al 2004 .
- (in) Bishwajit Bhattacharya ja Kimberly Davis , "arvioinnista ja hallinnasta akuuttia hengitysvaikeusoireyhtymää Tehohoitoyksikössä" in Surgical Critical Care Therapy , Springer International Publishing,2018( ISBN 978-3-319-71711-1 , DOI 10.1007 / 978-3-319-71712-8_15 , luettavissa verkossa ) , s. 161–169.
- (en) Jean-Yves Fagon , " Akuutti hengitysvajaus vanhuksilla " , Critical Care , voi. 10, n o 4,2006, s. 151 ( PMID 16887005 , PMCID PMC1751014 , DOI 10.1186 / cc4982 , luettu verkossa , käytetty 27. joulukuuta 2019 ).
- (in) Hiroshi Sekiguchi , Louis A. Schenck , Ryohei Horie ja Jun Suzuki , " Critical Care Ultraääni erottelee ARDS keuhkoödeemaa ja muut syyt Varhain aikana akuutti hengityspysähdys hypoksemian " , Rinta , Vol. 148, n ° 4,lokakuu 2015, s. 912–918 ( DOI 10.1378 / chest.15-0341 , luettu verkossa , käytetty 14. tammikuuta 2020 ).
- (en) Jonathan Dakin ja Mark Griffiths , ” Keuhkolääkäri kriittisessä hoidossa 1: Akuutin hengitysvajauksen keuhkotutkimukset ” , Thorax , voi. 57, n o 1,1. st tammikuu 2002, s. 79–85 ( PMID 11809996 , PMCID PMC1746170 , DOI 10.1136 / thorax.57.1.79 , luettu verkossa , käytetty 20. tammikuuta 2020 ).
- (en) David Schnell , Julien Mayaux , Jérôme Lambert ja Antoine Roux , ” Kliininen arvio akuutin hengitysvajauksen syiden tunnistamiseksi syöpäpotilailla ” , European Respiratory Journal , voi. 42, n ° 2elokuu 2013, s. 435-443 ( ISSN 0903-1936 ja 1399-3003 , DOI 10.1183 / 09031936.00122512 , luettu verkossa , käytetty 14. tammikuuta 2020 ).
- (en) Paola Faverio , Federica De Giacomi , Luca Sardella ja Giuseppe Fiorentino , ” Akuutin hengitysvajauksen hoito interstitiaalisissa keuhkosairauksissa: yleiskatsaus ja kliiniset oivallukset ” , BMC Pulmonary Medicine , voi. 18, n o 1,joulukuu 2018, s. 70 ( ISSN 1471-2466 , PMID 29764401 , PMCID PMC5952859 , DOI 10.1186 / s12890-018-0643-3 , luettu verkossa , käytetty 16. tammikuuta 2020 ).
- (in) Albert Dahan , Leon Aarts ja Terry W. Smith , " Opioidien aiheuttaman hengityslaman vaikutus, kääntyminen ja ehkäisy: " , Anesthesiology , voi. 112, n o 1,tammikuu 2010, s. 226-238 ( ISSN 0003-3022 , DOI 10,1097 / ALN.0b013e3181c38c25 , lukea verkossa , pääsee 07 tammikuu 2020 ).
- (in) KL Hartshorn , EC Crouch , R. White ja P Eggleton , " Todisteet keuhkojen pinta-aktiivisen D-proteiinin (SP-D) suojaavasta roolista influenssa A -viruksissa. ” , Journal of Clinical Investigation , voi. 94, n o 1,1. st heinäkuu 1994, s. 311-319 ( ISSN 0021-9738 , pMID 8040272 , PMCID PMC296311 , DOI 10,1172 / JCI117323 , lukea verkossa , pääsee 14 toukokuu 2020 )
- (in) Heber C. Nielsen , Howard Zinman ja John S. Torday , " Dihydrotestosteroni estää kanin sikiön keuhkojen pinta -aktiivisen aineen tuotantoa " , Journal of Clinical Investigation , voi. 69, n ° 3,1. st maaliskuu 1982, s. 611-616 ( ISSN 0021-9738 , PMID 6916770 , PMCID PMC371018 , DOI 10.1172 / JCI110488 , luettu verkossa , käytetty 14. toukokuuta 2020 )
- (in) Kuiama Lewandowski , Jutta Metz , Christel Deutschmann , Heinrich Preiss , Ralf Kuhlen , Antonio Artigas ja Konrad J. Falke , " Akuutin hengitysvajauksen ilmaantuvuus, vaikeusaste ja kuolleisuus Berliinissä, Saksa. ” , American Journal of Respiratory and Critical Care Medicine , voi. 151, n ° 4,Huhtikuu 1995, s. 1121–1125 ( ISSN 1073-449X ja 1535-4970 , DOI 10.1164 / ajrccm.151.4.7697241 , luettu verkossa , käytetty 20. tammikuuta 2020 ).
- (in) Owe R.Luhr , Kristian Antonsen , Magnus Karlsson ja Sidsel Aardal , " Incidence and Mortality after the Acute Respiratory Failure and Acute Respiratory Distress Syndrome in Sweden, Denmark and Iceland " , American Journal of Respiratory and Critical Care Medicine , lento. 159, n ° 6,Kesäkuu 1999, s. 1849–1861 ( ISSN 1073-449X ja 1535-4970 , DOI 10.1164 / ajrccm.159.6.9808136 , luettu verkossa , käytetty 20. tammikuuta 2020 ).
- (in) Suelene Aires Franca Carlos Toufen André Luiz D. Hovnanian ja André Luís P. Albuquerque , " The epidemiology of akuutti hengitysvajaus sairaalapotilailla: Brasilian tuleva kohorttitutkimus " , Journal of Critical Care , voi. 26, n ° 3,kesäkuu 2011, s. 330.e1–330.e8 ( DOI 10.1016 / j.jcrc.2010.10.010 , luettu verkossa , käytetty 20. tammikuuta 2020 ).
- (in) Simon V. Baldwin , " Keuhkolääkäri kriittisessä hoidossa 3: Critical care management of community Acquired pneumonia " , Thorax , voi. 57, n ° 3,1. st maaliskuu 2002, s. 267–271 ( PMID 11867834 , PMCID PMC1746268 , DOI 10.1136 / thorax.57.3.267 , luettu verkossa , käytetty 20. tammikuuta 2020 ).
- (en) Bruno L. Ferreyro ja Laveena Munshi , ” Syyt akuuttiin hengitysvajaukseen immuunipuutteisessa isännässä: ” , Current Opinion in Critical Care , voi. 25, n o 1,helmikuu 2019, s. 21–28 ( ISSN 1070-5295 , DOI 10.1097 / MCC.0000000000000569 , luettu verkossa , käytetty 14. tammikuuta 2020 ).
- (en) Jean-Louis Vincent , Yasser Sakr ja Marco Ranieri , " Epidemiologia ja akuutin hengitysvajauksen tulos tehohoitopotilailla: " , Critical Care Medicine , Voi. 31, n o Supplement,Huhtikuu 2003, S296 - S299 ( ISSN 0090-3493 , DOI 10.1097 / 01.CCM.0000057906.89552.8F , luettu verkossa , käytetty 20. tammikuuta 2020 ).
- .
- (julkaisussa) Jeevarathi Gnanaratnem ja Neil N. Finer , " Vastasyntyneiden akuutti hengitysvajaus: " , Current Opinion in Pediatrics , voi. 12, n o 3,Kesäkuu 2000, s. 227-232 ( ISSN 1040-8703 , DOI 10.1097 / 00008480-200006000-00009 , luettu verkossa , käytetty 4. helmikuuta 2020 ).
- (in) Heber C. Nielsen , herra Howard zinman ja John S. Torday , " dihydrotestosteroiniksi Estää Rabbit sikiön keuhkojen pinta Production " , Journal of Clinical Investigation , Vol. 69, n o 3,1. st maaliskuu 1982, s. 611-616 ( ISSN 0021-9738 , PMID 6916770 , PMCID PMC371018 , DOI 10.1172 / JCI110488 , luettu verkossa , käytetty 14. toukokuuta 2020 )
- (en) Reese H. Clark , " Hengitystoiminnan vajaatoiminnan epidemiologia vastasyntyneillä, jotka ovat syntyneet arvioidussa 34 viikon tai enemmän raskausikässä " , Journal of Perinatology , voi. 25, n ° 4,Huhtikuuta 2005, s. 251–257 ( ISSN 1476-5543 , DOI 10.1038 / sj.jp.7211242 , luettu verkossa , käytetty 5. helmikuuta 2020 ).
- (EN) Peter G. Dahlem , Willem MC van Aalderen , Marije E. Hamaker , Marcel GW Dijkgraaf ja Albert P. Bos , ” ilmaantuvuus ja lyhytaikaisia lopputulos akuutin keuhkovaurion mekaanisesti tuuletettu lapsia ” , Euroopan Respiratory Journal , voi. 22, n ° 6,1. st joulukuu 2003, s. 980–985 ( ISSN 0903-1936 ja 1399-3003 , DOI 10.1183 / 09031936.03.00003303 , luettu verkossa , käytetty 13. tammikuuta 2020 ).
- (en) JR Masclans , P. Pérez-Terán ja O. Roca , " Korkeavirtaisen happiterapian merkitys akuutissa hengitysvajauksessa " , Medicina Intensiva (englanninkielinen painos) , voi. 39, n o 8,marraskuuta 2015, s. 505–515 ( DOI 10.1016 / j.medine.2015.05.004 , luettu verkossa , katsottu 26. joulukuuta 2019 ).
- (en) Jeffrey J. Ward , " Nenäkanyylin korkeavirtaisen hapen antaminen aikuisille ja perinataalipotilaille " , Hengityselinten hoito , voi. 58, n o 1,1. st tammikuu 2013, s. 98–122 ( ISSN 0020-1324 ja 1943-3654 , DOI 10.4187 / respcare.01941 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (en) Dominic Wilkinson , Chad Andersen , Colm PF O'Donnell ja Antonio G De Paoli , " Korkeavirtainen nenäkanyyli hengitystukeen keskosille " , Cochrane-järjestelmällisten arvostelujen tietokanta ,22. helmikuuta 2016( DOI 10.1002 / 14651858.CD006405.pub3 , luettavissa verkossa , käytetty 26. joulukuuta 2019 ).
- (in) Mr. Nishimura , " High Flow Nasal Cannula Happi-Therapy in Adults: Physiological Edut, Indication, Clinical Benefits, and Adverse Effects " , Hengityshoito , voi. 61, n o 4,1. st huhtikuu 2016, s. 529-541 ( ISSN 0020-1324 ja 1943-3654 , DOI 10.4187 / respcare.04577 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (sisään) Amanda Corley , Claire M Rickard , Leanne M Aitken ja Amy Johnston , " Hengityselinten korkean virtauksen nenäkanyylit aikuisten tehohoitopotilailla " , Cochrane-järjestelmällisten arvostelujen tietokanta ,30. toukokuuta 2017( PMID 28555461 , PMCID PMC6481761 , DOI 10.1002 / 14651858.CD010172.pub2 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (en) Christian R Osadnik , Vanessa S Tee , Kristin V Carson-Chahhoud ja Joanna Picot , " Ei-invasiivinen ilmanvaihto kroonisen obstruktiivisen keuhkosairauden pahenemisesta johtuvan akuutin hyperkapnisen hengitysvajauksen hoidossa " , Cochrane Systemaattisten arvostelujen tietokanta ,13. heinäkuuta 2017( PMID 28702957 , PMCID PMC6483555 , DOI 10.1002 / 14651858.CD004104.pub4 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (en) " International Consensus Conferences in Intensive Care Medicine: Noninvasive Positive Pressure Ventilation in Acute Respiratory Failure: Järjestäneet yhdessä American Thoracic Society, European Respiratory Society, European Society of Intensive Care Medicine ja Société de Réanimation de Langue Française, ja ATS: n hallituksen hyväksymä joulukuu 2000 ” , American Journal of Respiratory and Critical Care Medicine , voi. 163, n ° 1,Tammikuu 2001, s. 283–291 ( ISSN 1073-449X ja 1535-4970 , DOI 10.1164 / ajrccm.163.1.ats1000 , luettu verkossa , käytetty 27. joulukuuta 2019 ).
- Giuseppe Bello , Paolo De Santis ja Massimo Antonelli , " Ei-invasiivinen tuuletus kardiogeenisessa keuhkopöhössä ", Annals of Translational Medicine , voi. 6, n o 18,syyskuuta 2018, s. 355–355 ( PMID 30370282 , PMCID PMC6186545 , DOI 10.21037 / atm.2018.04.39 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (in) Dean R. Hess , " Noninvasive Ventilation for Acute Respiratory Failure " , Hengityshoito , voi. 58, n ° 6,1. st kesäkuu 2013, s. 950–972 ( ISSN 0020-1324 ja 1943-3654 , DOI 10.4187 / respcare.02319 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- Barbas et ai 2013 .
- (in) Aylin Ozsancak Ugurlu ja Mehmet Ali Habesoglu , " Epidemiology of VIN for akuutti hengitysvajaus COPD -potilailla : Tulokset kansainvälisistä kyselyistä vs. ”Real World” ” , COPD: Journal of Keuhkoahtaumatauti , vol. 14, n o 4,4. heinäkuuta 2017, s. 429-438 ( ISSN 1541-2555 ja 1541-2563 , DOI 10,1080 / 15412555.2017.1336527 , lukea verkossa , pääsee 07 tammikuu 2020 ).
- (en) Josep Masip ja Arantxa Mas , ” Noninvasive ilmanvaihto akuutissa hengitysvajeessa ” , International Journal of Chronic Obstructive Pulmonary Disease ,elokuuta 2014, s. 837 ( ISSN 1178-2005 , PMID 25143721 , PMCID PMC4136955 , DOI 10.2147 / COPD.S42664 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- Davidson ym. 2016 .
- Rochwerg ym. 2017 .
- (in) Nicolas Berbenetz , Yongjun Wang , James Brown ja Charlotte Godfrey , " Positiivinen ilmanvaihto Ei-invasiivinen (CPAP tai bilevel NPPV) kardiogeeniseen keuhkopöhöön " , Cochrane Database of Systematic Reviews ,5. huhtikuuta 2019( PMID 30950507 , PMCID PMC6449889 , DOI 10.1002 / 14651858.CD005351.pub4 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (in) Fang Luo , Djillali Annane David Orlikowski ja Li Hän , " invasiivisia vs. ei-invasiivisia ilmanvaihto akuutti hengityspysähdys hermo tauti ja rintakehän häiriöt " , Cochrane Database of Systematic arvioita ,4. joulukuuta 2017( PMID 29199768 , PMCID PMC6486162 , DOI 10.1002 / 14651858.CD008380.pub2 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (in) Wei Jie Lim , Redhuan Mohammed Akram , Kristin V Carson ja Satya Mysore , " Ei-invasiivinen ylipainetuuletus astman vakavien akuuttien pahenemisvaiheiden aiheuttaman hengitysvajauksen hoitoon " , Cochrane-järjestelmällisten arvostelujen tietokanta ,12. joulukuuta 2012( DOI 10.1002 / 14651858.CD004360.pub4 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (in) Ganesh Raghu , Bram Rochwerg , Yuan Zhang ja Carlos Cuello A. Garcia , " viralliseksi ATS / ERS / JRS / ALAT Clinical Practice suuntaviivat: idiopaattisen keuhkofibroosi. An Update of the 2011 Clinical Practice Guideline ” , American Journal of Respiratory and Critical Care Medicine , voi. 192, n ° 215. heinäkuuta 2015, e3 - e19 ( ISSN 1073-449X ja 1535-4970 , DOI 10.1164 / rccm.201506-1063ST , luettu verkossa , käytetty 16. tammikuuta 2020 ).
- (in) Debora AS Faria , Edina MK da Silva Álvaro N Atallah ja Flávia MR Vital , " ylipainetta Noninvasiivinen ilmanvaihto akuutti hengityspysähdys jälkeen ylävatsan leikkaus " , Cochrane Database of Systematic arvioita ,5. lokakuuta 2015( DOI 10.1002 / 14651858.CD009134.pub2 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (in) Maria FS Torres , Gustavo JM Porfirio Alan PV Carvalho ja Rachel Riera , " Ei-invasiivinen positiivinen ilmanvaihto keuhkosyöpäpotilaiden keuhkoresektion komplikaatioiden ehkäisemiseksi " , Cochrane Database of Systematic Reviews ,6. maaliskuuta 2019( PMID 30840317 , PMCID PMC6402531 , DOI 10.1002 / 14651858.CD010355.pub3 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (in) Roberto Bellù , Koert A de Waal ja Rinaldo Zanini , " Opioidit vastasyntyneille, jotka saavat mekaanista ilmanvaihtoa " , Cochrane-järjestelmällisten arvioiden tietokanta ,23. tammikuuta 2008( DOI 10.1002 / 14651858.CD004212.pub3 , luettavissa verkossa , käytetty 26. joulukuuta 2019 ).
- (sisään) Fahad M Al-hameed ja Sat Sharma , " Idiopaattisen keuhkofibroosin akuutin pahenemisvaiheen tehohoitoyksikköön otettujen potilaiden tulos " , Canadian Respiratory Journal , voi. 11, n ° 22004, s. 117–122 ( ISSN 1198-2241 , DOI 10.1155 / 2004/379723 , luettu verkossa , käytetty 16. tammikuuta 2020 ).
- (in) John P. Kress , Anne S. Pohlman , Michael F. O'Connor ja Jesse B. Hall , " Sedatiivisten infuusioiden päivittäinen keskeytys kriittisesti sairailla potilailla, joille suoritetaan mekaaninen tuuletus " , New England Journal of Medicine , voi. 342, n ° 20,18. toukokuuta 2000, s. 1471-1477 ( ISSN 0028-4793 ja 1533-4406 , DOI 10,1056 / NEJM200005183422002 , lukea verkossa , pääsee 16 tammikuu 2020 ).
- Alhazzani, W.Møller, MH Arabi, M.Loeb et ai. , Selviytynyt sepsiskampanja: ohjeet kriittisesti sairaiden aikuisten, joilla on koronavirus 2019 (COVID-19), hoitoon-Muokkaamaton hyväksytty todiste , European Society of Intensive Care Medicine ja Society of Critical Care Medicine,2020( DOI 10.1007 / s00134-020-06022-5 , lukea verkossa )
- Thomas Godet, Audrey Johanny ja Emmanuel Futier: ” Milloin ja miten suoritan alveolaarisen rekrytointitoimenpiteen leikkaussalissa? » , MAPAR ,2016
- (in) Nora H. Cheung ja Lena M. Napolitano , " Tracheostomia: epidemiologia, indikaatiot, ajoitus, tekniikka ja tulokset " , Hengityshoito , voi. 59, n ° 6,1. st kesäkuu 2014, s. 895–919 ( ISSN 0020-1324 ja 1943-3654 , DOI 10.4187 / respcare.02971 , luettu verkossa , käytetty 27. joulukuuta 2019 ).
- JL Trouillet, " Pneumopatiat, jotka on hankittu mekaanisen ilmanvaihdon avulla " , Ranskan anestesia-elvytysyhdistyksessä ,3. maaliskuuta 2009(käytetty 16. tammikuuta 2020 ) .
- P. Seguin ja K. Hervé, " Keuhkokuumeen ehkäisy mekaanisessa tuuletuksessa " , osoitteessa sofia.medicalistes.fr ,2012.
- .
- .
- (in) Viviane G. Nasr , Lakshmi Raman , Ryan P. Barbaro ja Yigit Guner , " Highlights from the Extracorporeal Life Support Organization Registry: 2006-2017 " , ASAIO Journal , voi. 65, n o 6,elokuu 2019, s. 537-544 ( ISSN 1058-2916 , DOI 10,1097 / MAT.0000000000000863 , lukea verkossa , pääsee 14 tammikuu 2020 ).
- Simon Erickson , ” Ruumiin ylimääräinen kalvohapetus lasten akuutissa hengitysvaikeusoireyhtymässä: yliarvioitu tai liian vähän käytetty? ”, Annals of Translational Medicine , voi. 7, n o 19,lokakuu 2019, s. 512-512 ( PMID 31728365 , PMCID PMC6828785 , DOI 10.21037 / atm.2019.09.27 , luettu verkossa , käytetty 14. tammikuuta 2020 ).
- (in) Ryan P. Barbaron , Yuejia Xu , Santiago Borasino ja Edward J. Truemper , " Onko ecmo parantaminen Survival Pediatric Akuutti hengitysvajaus? ” , American Journal of Respiratory and Critical Care Medicine , voi. 197, n o 9,Toukokuu 2018, s. 1177-1186 ( ISSN 1073-449X ja 1535-4970 , pMID 29373797 , PMCID PMC6019927 , DOI 10,1164 / rccm.201709-1893OC , lukea verkossa , pääsee 14 tammikuu 2020 ).
- (en) Soo Jin Na , Jae-Seung Jung , Sang-Bum Hong ja Woo Hyun Cho , ” Kliiniset tulokset potilaista, jotka saavat pitkäaikaista kehonulkoista kalvon hapetusta hengitystukea varten ” , Therapeutic Advances in Respiratory Disease , voi. 13,tammikuu 2019, s. 175346661984894 ( ISSN 1753-4666 ja 1753-4666 , PMID 31090503 , PMCID PMC6535699 , DOI 10.1177 / 1753466619848941 , luettu verkossa , käytetty 14. tammikuuta 2020 ).
- (in) Matthew L. Paden , Steven A. Conrad , Peter T. Rycus ja Ravi R. Thiagarajan , " Extracorporeal Life Support Organization Registry Report 2012: " , ASAIO Journal , voi. 59, n ° 3,2013, s. 202–210 ( ISSN 1058-2916 , DOI 10.1097 / MAT.0b013e3182904a52 , luettu verkossa , käytetty 14. tammikuuta 2020 ).
- (in) Nikkole Mr. Haines , Peter T. Rycus , Joseph B. Zwischenberger ja Robert H. Bartlett , " Ekstrakorporeaalinen Life Support Rekisterin 2008: Vastasyntyneen ja Pediatric Sydämen asiat: " , ASAIO Journal , vol. 55, n o 1,tammikuuta 2009, s. 111-116 ( ISSN 1058-2916 , DOI 10,1097 / MAT.0b013e318190b6f7 , lukea verkossa , pääsee 14 tammikuu 2020 ).
- (in) Roberto Lorusso Fabio Barili , Michele Di Mauro ja Sandro Gelsomino , " Sairaalan neurologiset komplikaatiot aikuisilla potilailla, joille tehdään kehonulkoista kalvohapetusta Venoarterial: Results of Extracorporeal Life Support Organization Registry " , Critical Care Medicine , Voi. 44, n ° 10,lokakuuta 2016, e964 - e972 ( ISSN 0090-3493 , DOI 10.1097 / CCM.000000000000001865 , luettu verkossa , käytetty 14. tammikuuta 2020 ).
- (in) Yue-Nan Ni Jian Luo , He Yu ja Dan Liu : " Voiko suurivirtainen nenäkanyyli vähentää uudelleentubutuksen nopeutta aikuispotilailla extubation jälkeen? Meta-analyysi ” , BMC Pulmonary Medicine , voi. 17, n o 1,joulukuu 2017, s. 142 ( ISSN 1471-2466 , PMID 29149868 , PMCID PMC5693546 , DOI 10.1186 / s12890-017-0491-6 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (in) William D Schweickert , Mark C. Pohlman , Anne S Pohlman ja Celerina Nigos , " Early fysio- ja mekaanisesti tuuletettu, kriittisesti sairaiden potilaiden: satunnaistetussa kontrolloidussa tutkimuksessa " , The Lancet , vol. 373, n ° 9678,Toukokuu 2009, s. 1874–1882 ( DOI 10.1016 / S0140-6736 (09) 60658-9 , luettu verkossa , käytetty 13. tammikuuta 2020 ).
- (en) Gerald S. Zavorsky , Jiguo Cao , Nancy E. Mayo ja Rina Gabbay , “ Arterial versus capillary blood gas : A meta-analysis " , Respiratory Physiology & Neurobiology , voi. 155, n ° 3,Maaliskuu 2007, s. 268–279 ( DOI 10.1016 / j.resp.2006.07.002 , luettu verkossa , käytetty 7. tammikuuta 2020 ).
- (en) Michael W. Quasney , Yolanda M. López-Fernández , Miriam Santschi ja R. Scott Watson , ” Lasten akuutin hengitysvaikeusoireyhtymän tulokset: Akuutti keuhkovaurio lapsilla Consensus Conference ” , Pediatric Critical Care Medicine , voi. 16,kesäkuuta 2015, S118 - S131 ( ISSN 1529-7535 , DOI 10.1097 / PCC.000000000000000438 , luettu verkossa , käytetty 13. tammikuuta 2020 ).
- (in) Maki Kobayashi Yoko Shibata , Sumitomo Inoue ja Akira Igarashi , " Hengitysvajauskuolevuuden ennustajat väestössä " , Scientific Reports , Voi. 6,16. toukokuuta 2016( ISSN 2045-2322 , PMID 27180927 , PMCID 4867438 , DOI 10.1038 / srep26053 , luettavissa verkossa , käytetty 21. tammikuuta 2020 ).
- (in) Whitney D. Gannon , David J. Lederer , Mauer Biscotti ja Azka Javaid , " Kriittisesti sairaiden aikuisten, joilla on akuutti hengitysvajaus ja interstitiaalinen keuhkosairaus , tulokset ja kuolleisuuden ennustemalli " , Chest , Vol. 153, n ° 6,kesäkuu 2018, s. 1387–1395 ( PMID 29353024 , PMCID PMC6026289 , DOI 10.1016 / j.chest.2018.01.006 , luettu verkossa , käytetty 16. tammikuuta 2020 ).
- (in) Demosthenes Bouros , Andrew G. Nicholson , Vlasis Polychronopoulos Roland M. du Bois , " Akuutti interstitiaalikeuhkokuume " , European Respiratory Journal , vol. 15, n ° 2Helmikuu 2000, s. 412 ( DOI 10.1034 / j.1399-3003.2000.15b31.x , luettu verkossa , käytetty 16. tammikuuta 2020 ).
- (in) Jason Phua , Joan R. Badia , Neill KJ Adhikari ja Jan O. Friedrich , " Onko kuolleisuus akuutista hengitysvaikeusoireyhtymästä vähentynyt ajan myötä?: A Systematic Review " , American Journal of Respiratory and Critical Care Medicine , voi. 179, n ° 3,Helmikuuta 2009, s. 220–227 ( ISSN 1073-449X ja 1535-4970 , DOI 10.1164 / rccm.200805-722OC , luettavissa verkossa , käytetty 13. tammikuuta 2020 ).
- (en) Margaret S. Herridge , Angela M. Cheung , Catherine M. Tansey ja Andrea Matte-Martyn , " Yhden vuoden tulokset akuutin hengitysvaikeusoireyhtymän jälkeenjääneissä " , New England Journal of Medicine , lento. 348, n ° 8,20. helmikuuta 2003, s. 683–693 ( ISSN 0028-4793 ja 1533-4406 , DOI 10.1056 / NEJMoa022450 , luettu verkossa , käytetty 13. tammikuuta 2020 ).
- .
- (sisään) Margaret S. Herridge , Catherine M. Tansey , Andrea Matté ja George Tomlinson , " Funktionaalinen vamma 5 vuotta akuutin hengitysvaikeusoireyhtymän jälkeen " , The New England Journal of Medicine , voi. 364, n ° 14,7. huhtikuuta 2011, s. 1293–1304 ( ISSN 0028-4793 ja 1533-4406 , DOI 10.1056 / NEJMoa1011802 , luettu verkossa , käytetty 14. tammikuuta 2020 ).
Katso myös
Bibliografia
Patofysiologia- (en) Charis Roussos ja Antonia Koutsoukou , ” Hengitysvajaus ” , European Respiratory Journal , voi. 22, n o Supplement 47,16. marraskuuta 2003, s. 3s - 14s ( ISSN 0903-1936 ja 1399-3003 , DOI 10.1183 / 09031936.03.00038503 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (en) Nicolaos K.Markou , Pavlos M.Myrianthefs ja George J.Baltopoulos , " Respiratory Failure: An Overview " , Critical Care Nursing Quarterly , voi. 27, n o 4,lokakuu 2004, s. 353–379 ( ISSN 0887-9303 , DOI 10.1097 / 00002727-200410000-00006 , luettu verkossa , käytetty 16. tammikuuta 2020 ).
- (in) James Schneider ja Todd Sweberg , " Acute Respiratory Failure " , Critical Care Clinics , Voi. 29, n ° 2Huhtikuu 2013, s. 167-183 ( DOI 10,1016 / j.ccc.2012.12.004 , lukea verkossa , pääsee 07 tammikuu 2020 ).
- (in) Matthew L. Friedman ja Mara E. Nitu , " Acute Respiratory Failure in Children " , Pediatric Annals , voi. 47, n ° 7,1. st heinäkuu 2018, e268 - e273 ( ISSN 1938-2359 , DOI 10.3928 / 19382359-20180625-01 , luettu verkossa , käytetty 26. joulukuuta 2019 ).
- (en) Carmen Sílvia Valente Barbas , Alexandre Marini Isola , Augusto Manoel de Carvalho Farias Alexandre Biasi Cavalcanti , ” Brasilian suositukset koneellisen ilmanvaihdon 2013. Osa 2 ” , Revista Brasileira de Terapia Intensiva , vol. 26, n ° 3,2014( ISSN 0103-507X , PMID 25295817 , PMCID PMC4188459 , DOI 10.5935 / 0103-507X.20140034 , luettu verkossa , käytetty 16. tammikuuta 2020 ).
- (en) Bram Rochwerg , Laurent Brochard , Mark W. Elliott ja Dean Hess , ” Viralliset ERS / ATS-kliinisen käytännön ohjeet: ei-invasiivinen ilmanvaihto akuutille hengitysvajaukselle ” , European Respiratory Journal , voi. 50, n o 2elokuuta 2017, s. 1602426 ( ISSN 0903-1936 ja 1399-3003 , DOI 10.1183 / 13993003.02426-2016 , luettu verkossa , kuultu 4. helmikuuta 2020 ).
- (en) Craig Davidsonille , Stephen Banhamille , Mark Elliottille ja Daniel Kennedylle , " BTS / ICS-ohje akuutin hyperkapnisen hengitysvajauksen ventilaatiohoidolle aikuisilla " , Thorax , voi. 71, n ° Suppl 2,huhtikuu 2016, ii1 - ii35 ( ISSN 0040-6376 ja 1468-3296 , DOI 10.1136 / thoraxjnl-2015-208209 , luettu verkossa , käytetty 4. helmikuuta 2020 ).
Aiheeseen liittyvät artikkelit
Yleisiä hengitysvaikeuksien syitä- Pneumopatia
- Sydämen vajaatoiminta ja akuutti keuhkopöhö
- Keuhkoahtaumataudin paheneminen
- Äkillinen hengitysvaikeusoireyhtymä
- Korkean virtauksen nenän happihoito
- Ei-invasiivinen ilmanvaihto
- Invasiivinen ilmanvaihto: intubaatio ja trakeostomia
- Kehon ulkopuolinen kalvon hapetus
- Keinotekoinen hengityssuojain
Ulkoiset linkit
- Hengitysvaikeudet: tietoa potilaille , Claudia Steurer-Stey, Revue Médicale Suisse (2015; osa 11, sivut 1965-1966).
- Mitä tehdä akuutin hengitysvajeen kanssa , kansallinen lääketieteellisen elvytyksen opettajien korkeakoulu.
- Keinotekoisen ilmanvaihdon yleiskatsaus, Bhakti K.Patel, Manuel Merck , huhtikuu 2018.
- Riittämätön ilmanvaihto , Bhakti K.Patel, Manuel Merck , huhtikuu 2018.